Apendicita acută este cea mai frecventă afecțiune abdominală pentru care se intervine chirurgical. Incidența maximă a bolii este între 10-40 ani, corespunzând perioadei de maximă dezvoltare a sistemului imunitar. Poate fi întâlnită și la batrâni și copii mici (unde are o gravitate mai mare).
Raportul între persoanele de sex masculin şi cele de sex feminin este egal, cu o uşoară preponderenţă la bărbaţi în perioada adolescenţei. Tratamentul apendicitei acute este chirurgical şi constă în excizia acestuia prin laparotomie sau prin abord laparoscopic.
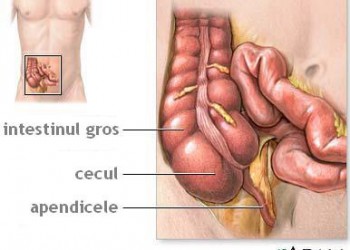
Rapel anatomic
Apendicele vermiform este implantat la nivelul cecului, la unirea celor 3 tenii colonice. Are un diametru de 5-10 mm şi o lungime medie de 5-10 cm (putând ajunge însă şi la 30 cm). Lumenul apendicular se deschide la nivelul cecului printr-un orificiu de calibru mic (la adult, pentru că la copilul mic orificiul este larg, sub formă de pâlnie), prevăzut cu valvula Gerlach. Proiecţia apendicelui se face la nivelul fosei iliace drepte, putând prezenta poziţii variate în raport cu cecul (descrise de Dimitrie Gerota „în cadran de ceas”): pelvian (descendent), mezoceliac (laterointern) – pre sau retroileal, parietocolic (lateroextern), ascendent – pre sau retrocecal.
Ca orice segment de tub digestiv, peretele apendicele prezintă 4 straturi: mucoasă, submucoasă (cu particularitatea că este foarte bogată în foliculi limfatici – motiv pentru care apendicele a fost denumit „amigdala abdominală”), musculară şi seroasă (reprezentată de peritoneu). Peritoneul formează un mezoapendice (mezoul apendicular), care cuprinde artera apendiculară (din ramura ileo-ceco-apendiculară a arterei mezenterice superioare) şi venele apendiculare (care drenează spre vena mezenterică superioară).
Patogenia apendicitei acute
Mecanismul producerii apendicitei acute este reprezentat de obstrucţia lumenului apendicular. Cauza obstacolului poate fi reprezentată de un coprolit, de hiperplazia ţesutului limfatic ca urmare a unei infecţii, corpi străini (sâmburi), paraziţi intestinali (oxiuri) şi rareori de o tumoră apendiculară sau cecală.
Obstrucţia comunicării apendicelui cu cecul duce la acumularea intraluminală de mucus, care ulterior va fi transformat în puroi, sub acţiunea bacteriilor. Acumularea puroiului va duce la creşterea presiunii în apendice şi la jenarea iniţial a circulaţiei venoase şi limfatice (cu apariţia de edem) şi ulterior şi a celei arteriale. Totodată vor fi iritate şi terminaţiile nervoase locale, cu apariţia unei dureri difuze (când procesul inflamator atinge seroasa peritoneală, durerea se localizează în fosa iliacă dreaptă). Compromiterea vascularizaţiei va duce la apariţia de hemoragii, necroze şi chiar perforaţie.
Forme anatomopatologice de apendicită acută
Există 5 forme evolutive ale apendicitei acute:
1. apendicita catarală (congestivă): caracterizată prin edem şi hipervascularizaţie a seroasei şi aspect congestiv al mucoasei.
2. apendicita flegmonoasă (purulentă, empiem apendicular): apendicele este destins de puroiul în tensiune şi dispare luciul seroasei, care este frecvent acoperită de false membrane de fibrină.
3. apendicita gangrenoasă: apar necroze parcelare cu ulceraţii, care dau apendicelui aspectul de „frunză veştedă”; mezoul este edemaţiat, iar peritoneul conţine un lichid hiperseptic.
4. plastronul apendicular: este o reacţie de apărare a organismului, un bloc visceral cu rol protector, care constă în aderarea epiploonului şi anselor intestinale la apendice, în vederea localizării procesului inflamator.
5. perforaţia apendiculară: constă în propagarea procesului infecţios în afara cavităţii apendiculare, intraperitoneal, generând o peritonită acută secundară.
Clinic: simptome de apendicită acută
Clasic a fost descrisă triada Deiulafoi:
- durere în fosa iliacă dreaptă
- hiperestezie cutanată
- apărare musculară în fosa iliacă dreaptă
Durerea în apendicita acută poate fi iniţial difuză (fiind o durere viscerală) sau localizată periombilical, urmând ca apoi să se localizeze în fosa iliacă dreaptă (prin iritarea peritoneului apare o durere somatică). Frecvent, ea are un debut brusc, este de intensitate mare şi determină flexia antalgică a coapsei pacientului. Aproape întotdeauna este însoţită de inapetenţă, greaţă şi vărsături. Pot apărea şi tulburări de tranzit intestinal, cel mai adesea constipaţie, dar şi diaree (la copil).
În localizarea retrocecală durerea poate apărea în flancul drept sau în lombă, iar în cea înaltă, subhepatică poate imita o colecistită acută.
Examenul clinic
- febră, tahicardie
- diminuare a mobilităţii hemiabdomenului drept cu mişcărilor respiratorii
- durere în fosa iliacă dreaptă – în trigonul lui Iacobovici (delimitat de punctele McBurney, Morris, Sonnenburg, Lantz), care se accentuează la palpare
- apărare musculară în fosa iliacă dreaptă (până la contractură musculară)
- hiperestezie cutanată la stimulări minime
- manevra Rovsing: mobilizarea retrogradă a gazelor din colon prin palpare din fosa iliacă stângă spre cec, duce la distensia cecului şi accentuează durerea din fosa iliacă dreaptă
- manevra Blumberg (rebound tenderness): apariţia durerii la decompresia bruscă a peretelui abdominal, după o palpare profundă (apare datorită iritaţiei peritoneale)
- semnul Mandlepott (semnul clopoţelului): la percuţia superficială a peretelui abdominal se constată durere în fosa iliacă dreaptă
- manevra psoasului (Jaworski-Lapinski): accentuarea durerii la palpare în fosa iliacă dreaptă, cu membrul inferior drept ridicat şi întins (se comprimă apendicele pe muşchiul psoas contractat)
- semnul obturatorului: accentuarea durerii la rotaţia internă a coapsei drepte flectate
- semnul tusei: accentuarea durerii la tuse
- semnul Binet: timpanism exagerat la percuţia regiunii cecale
- semnul Lanz: diminuarea până la dispariţie a reflexelor cutanate la nivelul fosei iliace drepte
- tuşeu recal/vaginal: evidenţiază sensibilitatea fundului de sac peritoneal Douglas, utile pentru stabilirea diagnosticului pozitiv şi diferenţial
Triunghiul lui Iacobovici: delimitat de punctele McBurney (pe linia spinoombilicală dreaptã, la unirea a 1/3 interne cu 2/3 externe), punctul Morris (pe linia spinoombilicală dreaptă, la unirea a 2/3 interne cu 1/3 externă), Sonnenburg (pe linia bispinoasă, la marginea externă a dreptului abdominal de pe partea dreaptă) si Lanz (pe linia bispinoasă, la unirea 1/3 drepte cu 1/3 medie).
Obs! Linia spinoombilicalã uneste ombilicul cu spina iliacã anterosuperioarã (SIAS). Linia bispinoasã uneste cele 2 SIAS.
Investigații paraclinice
- analize sangvine: hemoleucogramă - leucocitoză cu deviaţie la stânga a formulei leucocitare, VSH crescut
- sediment urinar normal (deşi uneori poate fi prezentă o uşoară hematurie, leucociturie sau piurie – în cazul în care apendicele inflamat este în contact cu ureterul sau vezica urinară, punând probleme în diagnosticul diferenţial cu patologia renoureterală)
- radiografie abdominală: puţin utilă (poate evidenţia pneumoperitoneu în apendicitele perforate).
- ecografie renală, urografie IV: utile pentru diagnostic diferenţial
- CT: pune cu mare precizie diagnosticul de apendicită. În SUA examenul CT este efectuat de rutină pentru diagnosticarea apendicitei acute (având în vedere iradierea asociată acestei examinări se preferă efectuarea unui CT cu doză mică, care este noninferior CT standard în ceea ce privește frecvența apendicectomiilor negative, potrivit unui studiu din NEJM).
- laparoscopie: în cazul în care investigaţiile anterioare sunt incerte. Poate constitui totodată şi metoda de tratament chirurgical.
Evoluție
Unele forme se pot remite prin repaus, hidratare adecvată, antibioterapie, aplicare locală de pungi cu gheaţă.
Cel mai adesea însă, în lipsa tratamentului chirurgical, apendicita evoluează către plastron apendicular (loja cecală apare împăstată şi dureroasă la palpare), abces apendicular (apare prin ramolirea porţiunii centrale a plastronului), peritonită localizată şi apoi generalizată. Peritonita poate apărea la 1-3 zile de la debutul crizei – peritonită într-un timp, sau poate apărea după o perioadă de remisiune a simptomelor – peritonită în 2 timpi (criză apendiculară urmată de remisiune – aparentă vindecare – şi apoi de instalarea peritonitei) sau în 3 timpi (criză apendiculară, apoi plastron – cu estomparea simptomatologiei – şi ulterior cu peritonită generalizată).
Diagnosticul diferențial
La copil
- gastroenterite acute (frecvente la copil): dureri colicative, însoţite de diaree
- invaginaţia intestinală
- limfadenita mezenterică: predomină simptomele generale – cefalee, tuse, febră, dureri musculare difuze
- meckelită (inflamaţia diverticulului Meckel): durerea este localizată în mezo- sau hipogastru, dar diagnosticul diferenţial de certitudine se face prin laparotomie exploratorie sau laparoscopie.
- infecţii urinare: modificări ale urinii sau micţiunii
La adult:
- abdomen acut chirurgical: colecistita acută, ulcer perforat, infarct mezenteric, pancreatică acută, ocluzie intestinală, cancer colonic perforat.
- afecţiuni respiratorii cu junghi toracic drept: diagnosticul diferenţial se face uşor radiologic.
- afecţiuni urologice: dureri cu localizare lombară, manevra Giordano pozitivă, sediment urinar modificat
- boală Crohn: diagnostic diferenţial greu de făcut.
- rareori se impune diagnostic diferenţial cu: febra tifoidă, purpura Henoch-Scholein, colica saturniană, crize tabetice, porfinurie.
La femeie:
- afecţiuni ginecologice: boală inflamatorie pelvină (anexite), chist de ovar torsionat, ruptura unui folicul de Graaf, piosalpinx, sarcină extrauterină dreaptă
La bărbat:
- torsiune de testicul
- epididimită
Tratamentul apedicitei acute
Tratamentul apendicitei acute constă în apendicectomie (excepţie la pacienţii cu plastron, la care se indică tratament conservator cu antibioterapie, urmând ca intervenţia chirurgicală să fie făcută ulterior, la 2-3 luni, după remiterea episodului acut):
- prin laparotomie: incizie oblică – cel mai frecvent (McBurney), pararectală (Jalaguier) sau transversală
- prin laparoscopie.
În cazul laparotomiei, etapele intervenţiei chirurgicale sunt:
- incizia tegumentelor
- secţionarea aponevrozei oblicului extern
- disocierea muşchilor
- deschiderea cavităţii peritoneale
- exteriorizarea apendicelui
- excizia apendicelui cu înfundarea bontului apendicular
- refacerea peretelui abdominal
Având în vedere proporția mare de laparotomii albe efectuate pentru suspiciunea de apendicită, o meta-analiză recentă publicată în BMJ arată că tratamentul antibiotic este eficient și sigur ca primă alegere în tratamentul apendicitei acute necomplicate, comparativ cu chirurgia.
Pentru creșterea acurateței diagnostice a fost dezvoltat scorul Alvarado (Mantrels).
Complicații
Deşi considerată o intervenţie banală, după apendicectomie pot apărea complicații precum: supuraţii parietale, infecţii intraperitoneale, abcese, ocluzie intestinală, fistule, hemoragii.
Prognostic
Prognosticul depinde de momentul prezentării la medic: riscurile cresc paralel cu evoluţia procesului inflamator (faza catarală, flegmonoasă, gangrenoasă).

